Tagesklinik mit Patientenzimmern
Privatklinik für
Burnout in Köln
Beschreibung von Burnout
Ein Burnout Syndrom entwickelt sich in der Regel erst nach einem langjährigen, meist langsam und sukzessive progredienten Entwicklungsprozess mit einer oft chamäleonartigen Symptomatik, die unspezifisch und nicht trennscharf zu differentialdiagnostisch ähnlichen Krankheitsbildern wie z.B. Erkrankungen aus dem depressiven Formenkreis, Belastungsreaktionen oder Angsterkrankungen ist. Die Symptomatik beinhaltet physische, psychische und soziale sowie Verhaltens -Symptome und problematische Einstellungen.
- Burnout ist eine körperliche und emotionale Erschöpfung aufgrund dauernder Anspannung, ständiger sozialer Begegnungen, täglichen Stresses.
- Burisch (2010) definiert Burnout psychoökonomisch als
„eine langandauernde zu hohe Energieabgabe für zu geringe Wirkung bei ungenügend Energienachschub“
- Der Medizinsoziologe Siegrist (2012) definiert Burnout als
„kritisches Stadium einer – meist beruflichen – Verausgabungskarriere bei bisher leistungsfähigen Personen, das durch einen Zustand intensiver psychophysischer Erschöpfung und aus ihr resultierender Beeinträchtigungen gekennzeichnet ist“
Langjährige Expertise & multiprofessionelles Behandlungsteam
„Chancen multiplizieren sich, wenn man sie ergreift – wir möchten Sie dabei unterstützen.”
Dr. Martina Stolzenburg
• Leitende Chefärztin
• Fachärztin für Psychiatrie & Psychotherapie
• Fachärztin für Psychosomatik
„Ich begleite Sie, damit Veränderung möglich wird.
Empathisch, menschlich, lösungsorientiert.”
Dr. Michael Bender
• Stellvertretender Chefarzt
• Facharzt für Psychiatrie und Psychotherapie
Zeichen für einen Burnout: Wie erkenne ich Burnout?
1. Niedrige Toleranzschwelle
Sie verlieren schnell die Geduld: Die Schlange vor der Kasse nervt, die Musik in der Warteschleife macht Sie wahnsinnig.
2. Nicht nein sagen können
Die eigenen Bedürfnisse werden vermehrt zurückgestellt. Überstunden sind normal.
3. Überall erreichbar sein
Studien ergaben: Wer täglich mehr als 60 Minuten per Handy telefoniert, erhöht das Risiko für einen Burnout um 70 Prozent.
4. Die Aktenberge wachsen
Die Aufgaben wachsen, das Telefon klingelt ständig, der Schreibtisch quillt über – die Schwelle zum Burnout ist erreicht.
5. Wir werden zynisch
Wer öfter bissige Bemerkungen und bitterböse Witze über sich selbst und andere macht, will damit Druck abbauen.
6. Verabredungen absagen
Sie ertappen sich immer häufiger dabei, dass Sie Verabredungen verschieben.
7. Geräuschempfindlichkeit
Eigentlich nehmen Sie leise Geräusche in Ihrem Umfeld kaum wahr. Doch jetzt nerven Sie bereits tickende Uhren.
Ursachen für einen Burnout: Wie entsteht ein Burnout?
Arbeitsbezogene Ursachen und Risikofaktoren:
- Zu große Arbeitsmenge
- Zunehmende Arbeitsverdichtung
- Zu komplizierte Aufgaben/Zeiteinheit
- Unklare Erwartungen Ihres Chefs
- Unklare Verantwortungsbereiche
- Fehlendes Feedback
- Wenig Handlungsspielraum
- Zu viele Projekte
- Angst vor Arbeitsplatzverlust
- Konkurrenzdruck
- Keine bzw. negative Rückmeldungen
- Konflikte mit Kollegen und Vorgesetzten
- Zu viele Überstunden, keine Ferien
Soziale Ursachen und Risikofaktoren:
- Konflikte mit Partner / Partnerin
- Konflikte mit Kindern
- Konflikte mit Freunden
- Mehrfachbelastungen (Haushalt / Erziehung / Beruf)
- Mangel an Kontaktmöglichkeiten (Umzug)
- Aufgeben von Hobbys oder sportlichen Aktivitäten
- Vernachlässigung des Privatlebens
Persönlichkeitsbezogene Ursachen und Risikofaktoren:
- Burnout trifft oft die besten Mitarbeiter
- Hohes persönliches Engagement im täglichen Umgang mit Menschen
- Hoher Anspruch an sich selbst: „Ich will gut sein – Ich will erfolgreich sein – Ich will es den andern zeigen!“
- Hohe Sensibilität für Mitarbeiter/Situationen
- Ethisches Verantwortungsgefühl
- Schlechte Abgrenzungsfähigkeit
- Perfektionisten
- Fehleinschätzung der eigenen Kompetenzen
- Aufstellen von überhöhten Anforderungen
- Chronische Selbstüberforderer
Viele dieser Risikofaktoren treten besonders häufig bei Lehrkräften auf, da sie täglich unter hoher emotionaler, organisatorischer und sozialer Belastung stehen. Für Lehrkräfte, die bereits deutliche Erschöpfungssymptome wahrnehmen, haben wir eine eigene Informationsseite erstellt – dort erfahren Sie, wie eine spezialisierte Klinik für Burnout bei Lehrern unterstützen kann.
Somatische Ursachen und Risikofaktoren:
- Unregelmäßige und (Fehl)Ernährung
- Mangelzustände
- Keine oder zu wenig Ausdauerbewegung
- Unregelmäßiger Tagesablauf
- Keine Auszeiten zur Regeneration
- Zu wenig Schlaf und Erholung
- Verminderte körperliche Kondition






Was spricht für eine Behandlung in der promenta Tagesklinik?
Tagesklinik mit Patientenzimmern
Jeder Patient hat einen persönlichen Rückzugsort für die wichtige Selbstfürsorge.
Höchst individuelles Therapieprogramm ohne Pflicht- Einheiten
Sehr breites Therapie- Angebot, das jeder Patient mit seinem Bezugs- Team gemeinsam zusammenstellt – ohne verpflichtende Elemente.
Sehr erfahrenes und qualifiziertes Team
Die medizinische Leitung ist ein sehr erfahrenes und seit Jahren eingespieltes Team, das mit top- ausgebildeten Therapeuten und Pflegern interagiert.
Ideale Therapie- Wohlfühl- Bedingungen
Lage
Beste Erreichbarkeit mit ÖPNV, gleichzeitig auch eigene Parkplätze. Trotz zentraler Lage auch Nähe zum Rhein und zur Wahner Heide.
Die zwölf Stadien des Burnout
Freudenberger und North haben die Entwicklung des Burnout-Syndroms in zwölf Stadien beschrieben (Abb. 1).
Dazu ist zu sagen, dass Verhaltensweisen, Gefühle und Gedanken aus jedem dieser Stadien allen bekannt sind. Dabei kann es sich jedoch um gesunde Reaktionen auf kurzzeitigen, übermäßigen Stress handeln. Wichtig ist jedoch in jedem Fall, diese Reaktionen auch wahrzunehmen und nach Möglichkeit rechtzeitig gegenzusteuern.
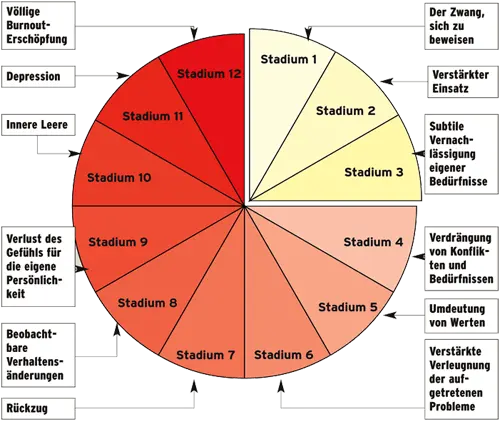
Hier wird aus individuellem Interesse, aus Tatendrang und Leistungswunsch und aus überhöhten Erwartungen an sich selbst Leistungszwang. Die Bereitschaft, die eigenen Möglichkeiten und Grenzen anzuerkennen und Rückschläge hinzunehmen, sinkt. In diesem sehr häufig anzutreffenden Stadium kommt es darauf an, den Punkt zu erkennen, an dem Leistungsstreben in Leistungszwang umschlägt, das individuelle Tempo zu finden und beides aufeinander abzustimmen.
Das Gefühl, alles selbst machen zu müssen, um sich zu beweisen, wird stärker. Delegieren wird als zu umständlich, zeitaufwändig und unangebracht erlebt, weil es die eigene Unentbehrlichkeit bedrohen könnte. In diesem Stadium sollte das Delegieren unbedingt geübt werden, auch wenn es schwer fällt. Wenn mangelndes Delegieren der Angst vor Konkurrenz entspringt, ist es natürlich empfehlenswert abzuklären, inwieweit diese Konkurrenz in der Realität tatsächlich besteht oder nur befürchtet wird.
Der Wunsch nach Ruhe, Entspannung, angenehmen Sozialkontakten etc. tritt immer mehr in den Hintergrund. Das Gefühl, diese Bedürfnisse gar nicht mehr zu haben, wird deutlicher. Das bezieht sich nicht zuletzt auch auf sexuelle Bedürfnisse. In diesem Stadium kommt es häufig zu Alkohol-, Nikotin-, Kaffee-, aber auch Schlafmittelkonsum, da spätestens in diesem Stadium auch Schlafstörungen auftreten. Cave: Bis zu diesem Stadium fühlt man sich zumeist nicht nur wohl, sondern sogar besonders wohl! Deshalb wird eine Unterbrechung der Burnout-Entwicklung in diesem Stadium mit Unbehagen (und mit mangelnder Tüchtigkeit) assoziiert.
Spätestens jetzt ist es dringend notwendig, auf vernachlässigte Bedürfnisse zu achten und sich selbst Gutes zu tun.
In diesem Stadium werden erstmals Missbefinden und Energiemangel manifest als Ausdruck eines Missverhältnisses zwischen inneren Bedürfnissen und äußeren Anforderungen. Um sich arbeitsfähig zu halten, beginnt man, Konflikte und Bedürfnisse zu verdrängen. Dabei kommt es typischerweise zu Fehlleistungen wie Unpünktlichkeit, Verwechslung von Terminen und dergleichen. Derartige Fehlleistungen sollten nicht nur als Überlastung verstanden werden, sondern als Hinweis auf das zugrunde liegende Problem, das sich entwickelnde Burnout.
In diesem Stadium beginnt die Wahrnehmung abzustumpfen. Prioritäten verschieben sich, soziale Kontakte werden als inadäquat und belastend erlebt, wichtige Ziele im Leben entwertet und umgewertet. In diesem Stadium findet auch das charakteristische Beziehungs-Burnout statt, das nicht nur Partnerbeziehungen, sondern auch die Betreuung von Patienten und Klienten betrifft. So ist etwa das „Intensitäts- Burnout“, das mit dem Abflauen anfangs sehr heftiger Gefühle für einander einhergeht, nicht nur in Partnerbeziehungen (die oft in Form heftiger, leidenschaftlicher, aber kurzlebiger Affären ablaufen), sondern auch in therapeutischen Beziehungen („therapeutische Flitterwochen“) von Bedeutung. Als Gegenmaßnahme wären in (und ab) diesem Stadium die Grundwerte zu überprüfen und frühere Freunde und Kontakte zu reaktivieren, um eine Wertekorrektur zu erreichen.
Aus den bisherigen Reaktionen, dem Verdrängen eigener Bedürfnisse und auftretender Konflikte, ergeben sich zwangsläufig Probleme, die nunmehr wiederum verdrängt werden müssen. Die Verdrängung wird in diesem Stadium bereits lebenswichtig, um zu funktionieren. Es kommt zu Abkapselung von der Umwelt, die entwertet wird, weiters zu Zynismus, aggressiver Abwertung, Ungeduld und Intoleranz. Patienten werden als böse, dumm, fordernd, uneinsichtig und undiszipliniert erlebt. Erstmals treten in diesem Stadium auch deutliche Leistungseinbußen und körperliche Beschwerden auf. Der Umgang mit anderen Menschen, sofern er unvermeidlich ist, ist durch Ratlosigkeit, mangelnde Hilfsbereitschaft und fehlendes Einfühlungsvermögen charakterisiert. Ein solcher Helfer kann anderen nicht mehr helfen. Wenn in diesem Stadium keine professionelle Hilfe einsetzt, folgt der endgültige Rückzug.
Das soziale Netz wird als feindlich und überfordernd erlebt. Orientierungs- und Hoffnungslosigkeit sowie Entfremdung prägen nun das Bild. Alkohol, Medikamente, Drogen, Essen, Sexualität und anderes treten als Ersatzbefriedigung in den Vordergrund. Die Betroffenen fühlen sich eingeengt und wirken automatisiert.
Der Rückzug nimmt noch weiter zu. Jede Aufmerksamkeit und Zuwendung der Umwelt wird als Angriff verstanden. Es kann zu paranoiden Reaktionen kommen.
Ein Gefühl, nicht mehr man selbst zu sein, sondern nur noch zu funktionieren, stellt sich ein. Wer erst in diesem Stadium professionelle Hilfe sucht bzw. erhält, wird wahrscheinlich eine Zeit lang von seinen täglichen Verpflichtungen Abstand nehmen müssen, um anschließend Alternativen der Lebensgestaltung zu suchen.
Die Betroffenen fühlen sich ausgehöhlt, ausgezehrt, mutlos und leer. Gelegentlich treten Panikattacken und phobische Zustände auf, auch Furcht vor Menschenansammlungen ist für dieses Stadium typisch. Manches Mal werden exzessive Ersatzbefriedigungen beobachtet.
Depression und Verzweiflung herrschen vor. Erschöpfung, Herabgestimmtheit und schmerzhafte Gefühle wechseln mit einem Zustand des Abgestorbenseins. Spätestens jetzt treten auch Suizidgedanken auf. In diesem Stadium bedarf es suizidpräventiver Maßnahmen, die vor allem auf dem Aufbau einer Beziehung und dem vorurteilslosen Gespräch über Suizidgedanken und -wünsche basieren. Allerdings lässt sich aus der bisherigen Entwicklung unschwer ablesen, wie schwierig beziehungsfördernde Maßnahmen in diesem Stadium zu setzen sind.
Im Vordergrund steht die völlige geistige, körperliche und emotionale Erschöpfung des Betroffenen mit Infektanfälligkeit und der Gefahr von Herz- Kreislauf- sowie Darmerkrankungen. Es handelt sich hier um das Vollbild der klassischen Veränderungskrise.
Rasche Kriseninterventionsmaßnahmen mit hoher Aktivität des Helfers, Methodenvielfalt, Einbeziehung der Umwelt, multiprofessioneller Zusammenarbeit und Fokus auf das aktuelle Problem stehen hier im Vordergrund.
Burnout-Symptome (modifiziert nach Rothfuß 1999)
Psychische Symptome
– Gefühle des Versagens, Ärgerns und Widerwillens
– Schuldgefühle
– Frustration
– Gleichgültigkeit
– Konzentrationsstörungen
– Nervöse Ticks
– Verspannungen
Physische Symptome
– Andauernde Müdigkeit
– Ein/Durch-Schlafstörungen
– Häufige Erkältungen und Grippen (CCC-Krankheiten)
– (Spannungs)-Kopfschmerzen
– Magen- Darm- Beschwerden
– Erhöhte Pulsfrequenz
– Erhöhter Cholesterinspiegel
Soziale Symptome
– Verlust von positiven Gefühlen gegenüber Klienten
– Widerstand gegen Anrufe
– Vermeiden von Besuchen
– Unfähigkeit, sich auf andere zu konzentrieren und zuzuhören
– Isolierung und oft starker Rückzug
– Ehe- und Familienprobleme
– Einsamkeit
Problematische Einstellungen
– Stereotypisierung von Klient.
– Zynismus, Schwarzer Humor
– Verminderte Empathie
– Negative Arbeitseinstellung
– Desillusionierung
Verhaltens -Symptome
– Exzessiver Drogengebrauch
– Erhöhte Aggressivität
– Häufiges Fehlen im Job
– Längere Pausen
– Verminderte Effizienz
Diagnose von Burnout: So gehen wir vor
Nach Ausschluß der somatischen und psychischen Differentialdiagnosen kann das Burnout Syndrom in Ermangelung einer eigenständigen ICD Klassifikation entsprechend der im Vordergrund stehenden Symptomatik dann unter dem vorherrschenden Störungsschwerpunkt klassifiziert werden. Das Endstadium eines Burnout-Prozesses ist von einem depressiven Vollbild nicht mehr unterscheidbar. Sind deshalb beim Endstadium des schweren Burnout Syndroms die ICD-Kriterien einer spezifischen Form der Depression erfüllt, wird diese Diagnose dann neben der Burnout-Zusatzdiagnose Z. 73.0 verwendet. In früheren Burnout Stadien kann sich das Syndrom aber auch nach der gängigen ICD 10 Klassifikation als (seltener) Belastungsreaktion oder (häufiger) Anpassungsstörung darstellen, so dass dann die entsprechende ICD Klassifikation der Anpassungsstörung erfolgt (z.B. Längere depressive Reaktion (F43.21) mit der Burnout-Zusatzdiagnose Z. 73.0.
Z73.0 Erschöpfungssyndrom (Burnout)
Ausgebranntsein, Zustand der totalen Erschöpfung
Je nach führender Leitsymptomatik Kann das Burnout Syndrom auch wie folgt diagnostisch eingeordet werden:
F32 Depressive Episode
F34 Anhaltende affektive Störungen: Zyklothymie, Dysthymie,
F43 Reaktionen auf schwere Belastungen und Anpassungsstörungen, Posttraumatische Belastungsstörung, akute Belastungsreaktion, Anpassungsstörung,
F51 Nichtorganische Schlafstörungen, Parasomnie, Primäre Insomnie, Somnambulismus, Pavor nocturnus,
F45 Somatoforme Störungen,
F38 Andere einzelne affektive Störungen, rezidivierende affektive Störungen,
F48.0 Neurasthenie.
Differentialdiagnostisch kann dann von Burnout gesprochen werden, wenn keine Berufskrankheit besteht sowie keine andere psychiatrisch definierte Erkrankung besteht.
Behandlung von Burnout in der Tagesklinik: Unser Ansatz
Ansatzpunkte in der Burnout-Therapie sind:
- Diagnostik, Anamnese und Exploration der Lebenssituation
Ist-Analyse (Betrachtung der Lebenssituation und -führung), Umfeldanalyse (Analyse des sozialen Netzwerks), Arbeitsanalyse (Prüfung der Arbeitsplatzsituation), Aufgabenanalyse (Charakteristik des beruflichen Anforderungsprofils), Psychologischer Check-up, Verhaltens-Check (Lebensgewohnheiten), Körperlicher Check-up, Fitness-Check (Untersuchung der Bewegungsrealität)
- Individuelle Hilfe- und Zielplanung
- Genaue prioritätenorientierte Auftragsklärung und Information
- Ganzheitlicher, psychotherapeutischer Behandlungsansatz
- Einzel- und gruppenpsychotherapeutische Bearbeitung der Ursachen, Auslöser, Risikofaktoren (Erarbeitung von Einzelzielen, Betrachtung von Einstellungen und Sichtweisen, Reflektion von evtll. notwendigen Lebensveränderungen im Privat- und Arbeitskontext, Neuausrichtung von persönlichen Erwartungen und Ansprüchen
- Regelmäßige Körpertherapie, Bewegungstherapie, Sport, Gymnastik
- Erlernen und Training von Entspannungstechnicken
- Stress-Bewältigungsstrategien lernen
- Verbesserung der Work-Life-Balance
- Kunst- und Kreativtherapie
- Pharmakologische Therapie
- Selbstmanagement Training
- Erarbeitung einer Belastungs- u. resourcenorientierten Verhaltensprävention
- Individuelles Nachsorgekonzept entwickeln
Prävention von Burnout
Im Hinblick auf die persönliche Burnout Prävention folgende Trias bewährt:
- Durchführung regelmässiger privater und beruflicher Selbstanalyse
- Etablierung eines individuellen Belastungsmanagements
- Anwendung und Etablierung von Vorbeugungsstrategien
1. Durchführung regelmässiger privater und beruflicher Selbstanalyse
Regelmäßige Selbstprüfungen wie die Durchführung einer wiederholten Selbstanalyse auf beruflicher und privater Ebene z.B. durch Tagebuchaufzeichnungen oder standardisierte Selbst-Checks erscheinen aufgrund obiger Ausführungen notwendiger, zielführender und hilfreicher als allgemein gehaltene Ratgeberempfehlungen, die bei entsprechender Seriösität insbesondere am Anfang einer Burnout-Entwicklung allerdings eine gute Informationsgrundlage sind und auch eine bewußtseinsbildende oder –schärfende Wirkung entfalten können.
Effektive Selbststeuerung der eigenen Person erfordert die Klärung von zentralen Lebensfragen wie: „Wer bin ich?“, „Was will ich?“, und „Wie erreiche ich effizient meine Ziele?“ Die Selbstanalyse auf der Grundlage dieser Fragen sollte eine gründliche persönliche Situationsanalyse enthalten mit Fokussierung auf frustrierte Bedürfnisse und Ziele. Häufig befinden sich die Patienten in einer persönlichen Sackgasse. Aufgrund von Selbstbefangenheit kann hier die Unterstützung durch einen Berater, Coach oder Therapeut sehr von Nutzen sein.
2. Etablierung eines individuellen Belastungsmanagements
Der zweite Ansatzpunkt der individuellen Burnout-Vorsorge stellt die Etablierung eines persönlichen Belastungsmanagements dar. Die Situation der Burnout Überforderung kann auch eine Chance zum Innehalten bieten, zur Neuorientierung anregen und ein Ansatzpunkt zur konstruktiven Veränderung sein analog Einsteins Ansatz: „Inmitten der Schwierigkeiten liegen die Möglichkeiten“.
3. Anwendung und Etablierung von Vorbeugungsstrategien
Der dritte Ansatzpunkt umfasst die Anwendung und Etablierung von hilfreichen und wirksamen Vorbeugungsstrategien wie z.B. Information über Burnout, Stressvermeidung, Achtsamkeits- und Entspannungstraining, Ausdauertraining als Ausgleich, Änderung der Freizeitgestaltung hin zur gesünderen Lebensführung, Erarbeitung von persönlichen Strategien zur guten Selbstfürsorge und ausreichenden Auszeiten zur Regeneration usw.
Maßnahmen zur Burnout Prävention
- Versuchen Sie die Ursachen für Ihren Stress / Belastungen herauszufinden. Hierfür eignet sich eine Selbstbeobachtung mit einem Tagebuch / Protokoll gut. Damit kann man am ehesten einen Zusammenhang zwischen auslösenden Situationen und den Beschwerden erkennen und in Zukunft daran arbeiten, diese zu vermeiden oder zumindest zu reduzieren.
- Versuchen Sie, sich langfristige Ziele im Leben zu setzen und nicht allein auf kurzfristige Erfolge zu hoffen. Vergleichen Sie ihre aktuelle Lebenssituation und versuchen sich vorzustellen, was sich in 6 Monaten, 1 Jahr oder 5 Jahren verändert haben soll…
- Erst einmal den Körperbedürfnissen Rechnung tragen, ausreichend schlafen, gesund essen und sich Zeit fürs Essen und für Körperpflege gönnen.
- Bauen Sie positive Erlebnisse und Aktivitäten mit in den Alltag ein.
- Mehr Zeit für Bewegung und Sport (mind. 2x/Woche) nehmen, z.B. regelmässige Spaziergänge / Schwimmen / Fahrradfahren usw.
- Regelmäßig am Tag kleinere Pausen einlegen, jede Woche größere Pausen ohne Anstrengung fest einplanen, Urlaub machen ohne Freizeitstress.
- „Nein“-Sagen lernen ohne Schuldgefühle. (bzw. Ja, aber……)
- Anderen Arbeit und Aufgaben delegieren, auch wenn diese „das nur halb so gut machen“ wie man selbst.
- Nicht alles perfekt machen müssen, nur „einfach eben so erledigt“, auch mit Fehlern, reicht öfter aus, als man denkt („Das beste ist der Feind des Guten“).
- Seiner eigenen Person selbst Wertschätzung entgegenbringen, nicht nur Anerkennung durch andere suchen („sondern in sich selbst finden“).
- Versuchen Sie neue soziale Kontakte aufzubauen und alte Freundschaften oder Vereinsaktivitäten / Ehrenamt etc. auszubauen.
- Widmen Sie sich mindestens 1x/Woche einem alten oder neuen Hobby
- Gezielte Entspannungstechniken lernen, z.B. Yoga oder Autogenes Training oder Muskelentspannung nach Jacobsen.
- Mit einem Arzt gezielt über dieses Problem sprechen, ambulante Beratungsangebote wahrnehmen, ggfs. sich in fachliche psychotherapeutische Behandlung trauen.


Einfach ausfüllen - wir melden uns
Kontaktieren Sie uns
Tragen Sie bitte Ihren Namen und mindestens eine Kontaktmöglichkeit ein. Dann schildern Sie kurz Ihr Anliegen und wählen aus, wie wir Sie kontaktieren dürfen. Oder rufen Sie uns einfach unter 02203 902 920 direkt an!
Haben Sie weitere Fragen?
In unserer Gesellschaft wird die Bedeutung der psychischen Gesundheit leider oft noch unterschätzt. Daher ist es ganz normal, dass viele unserer Patienten vor Beginn der Therapie Fragen haben. Wenn auch Sie mehr über unsere Angebote erfahren möchten, stehen wir Ihnen gerne zur Verfügung.
Fragen Sie einfach ein unverbindliches Informationsgespräch oder rufen Sie uns direkt an.
Alternativ finden Sie Antworten auf häufig gestellte Fragen auch hier:
In den meisten Fällen können wir die Therapie nach 8 – 10 Wochen abschließen. Sollte im Anschluss eine ambulante Therapie sinnvoll sein, unterstützen wir Sie und die entsprechende Therapeut*in bestmöglich.
Die Verfügbarkeit variiert in der Regel zwischen 1 – 4 Wochen. Rufen Sie uns dazu gerne an oder schreiben Sie uns eine E-Mail. Wir können Ihnen eine sofortige Einschätzung geben zum erwarteten Behandlungsstart: 02203 902920
Private Krankenversicherungen übernehmen in der Regel die gesamten Kosten für die Behandlung. Bei Beihilfestellen kann ein Eigenanteil bestehen. Die Kostenübernahme klären wir mit jedem Patienten vor Beginn der Behandlung gemeinsam, sodass Sie volle Transparenz über ggf. anfallende Kosten haben. Als Privatklinik können wir leider nicht mit gesetzlichen Krankenkassen direkt abrechnen, jedoch erstatten in Einzelfällen manche Krankenkassen Teile der Behandlungskosten.
Ihr Tag bei uns ist strukturiert, vielseitig und individuell auf Ihre Bedürfnisse abgestimmt. Der Morgen beginnt mit einem ausgewogenen gemeinsamen Frühstück in entspannter Atmosphäre. Für das Mittagessen bieten wir gehobene, frisch zubereitete Gerichte mit verschiedenen vegetarischen Optionen sowie eine variationsreiche Salatbar.
Der Therapiealltag ist individuell gestaltet und umfasst Einzel- und Gruppentherapien, Kunst- und Körpertherapie sowie Sportangebote. Darüber hinaus gibt es Zeitfenster zur Reflexion und zur Umsetzung persönlicher Ziele.
Während der therapiefreien Zeiten steht Ihnen eine stilvolle Lounge mit Snacks und Getränken zur Verfügung, ideal, um sich in einer angenehmen Umgebung mit anderen Patienten auszutauschen oder einfach zu entspannen. Für Ruhe und Rückzug können Sie sich in Ihr persönliches Zimmer zurückziehen. Jedes Zimmer ist modern ausgestattet, verfügt über ein großes Bad und bietet Raum, um sich zu erholen oder an Ihrer Selbstfürsorge zu arbeiten.
Unser Ziel ist es, Ihnen einen ausgewogenen und unterstützenden Rahmen für Ihre Genesung zu bieten – sowohl mit therapeutischen Angeboten als auch mit ausreichend Raum für Erholung und Begegnung.
Gerne stellen wir Ihnen weitere Details in einem unverbindlichen Vorgespräch zur Verfügung.
Die promenta Tagesklinik bietet Ihnen die ideale Balance zwischen intensiver Therapie und der Möglichkeit, in Ihrem gewohnten Alltag verankert zu bleiben. Anders als in einer stationären Klinik, bei der Sie rund um die Uhr vor Ort sind, verbringen Sie Ihren Tag bei uns in der Klinik und kehren abends sowie an den Wochenenden in Ihre vertraute Umgebung zurück.
Trotzdem profitieren Sie bei uns von demselben Therapieumfang und derselben Intensität wie in einer stationären Einrichtung. Zusätzlich bieten wir Ihnen einen persönlichen Rückzugsraum – ein eigenes, modern ausgestattetes Zimmer, das Ihnen die Möglichkeit gibt, die therapeutischen Inhalte in Ruhe zu reflektieren und zu verarbeiten. Diese Rückzugsmöglichkeit ist ein wertvoller Beitrag zu Ihrer Selbstfürsorge und ein Alleinstellungsmerkmal, das in vielen Tageskliniken nicht selbstverständlich ist.
Der entscheidende Unterschied: Durch die direkte Verbindung zum Alltag setzen Sie das Erlernte sofort um und bereiten sich aktiv auf Ihre Rückkehr in den Alltag vor. Dies verringert nachweislich das Risiko von Rückfällen und sorgt für nachhaltige Therapieerfolge. Die Tagesstruktur der Promenta Tagesklinik ermöglicht es Ihnen, intensive Unterstützung zu erfahren, ohne dass Sie Ihre Familie, Ihr Umfeld oder Ihren Alltag vollständig verlassen müssen.
Haben Sie Fragen zum Tagesklinik-Modell oder möchten wissen, ob es für Ihre Situation geeignet ist? Wir beraten Sie gerne, rufen Sie uns einfach an: 02203 902920
Nach einem persönlichen Vorgespräch können wir die Formalitäten der Antragstellung für Sie übernehmen.
Die genaue Anzahl der Einzeltherapien hängen von verschiedenen Faktoren ab. Art und Schwere der Erkrankung sowie die Belastbarkeit der Patient*in werden bei der Gestaltung des persönlichen Therapieplans berücksichtigt. Gewöhnlich sind es 3- 4 Einzeltherapiegespräche pro Woche.
Das Behandlungsteam bespricht die Therapiegestaltung mit der Patient*in und berücksichtigt dabei selbstverständlich persönliche Wünsche.
Ja, jeder Patient verfügt in der promenta über einen ganz persönlichen Raum um zwischendurch für sich sein zu können, sich zu erholen und an seiner Selbstfürsorge zu arbeiten. Das Zimmer beinhaltet ein Bad mit Dusche und WC, so kann man sich nach dem Sport frisch für die folgenden Therapien machen.



